野球肘(内側型、外側型、後方型)
野球肘はジュニア期の野球投手に多く発生する投球過多、使いすぎに起因する肘のスポーツ障害です。
成長期に痛いだけではなく、その後も後遺症に苦しむ人が後を絶ちません。将来にわたって後遺症を残す可能性があるため早期に適切な整形外科に受診する必要があります。
なお肘の痛みを我慢してでも運動を続けるということは、非常に危険ですので注意してください。
指導者や先輩から痛みと付き合いながら練習をするのが当然だという指導や、練習しながら直すという指導は全くの間違いです。
野球肘は痛みを感じ始めた段階で治療や処置をすれば痛みが早く改善できます。
現在、甲子園に出場する投手は整形外科で肘のレントゲンを撮り、レントゲン検査など障害の程度によっては出場停止になることがあります。。
レントゲンを撮れない整骨院や鍼灸、整体治療院では診断精度は低いと言わざるを得ません。
手術が必要になるのは、肘関節の軟骨が投球動作の衝撃によってこわれて、安静にしていても自然治癒の見込みはないと判断された場合や、剥離した軟骨の破片が関節内を動き回る「関節ネズミ」と呼ばれる症状になっている場合、あるいは肘の靭帯が衝撃に耐え切れず断裂などの損傷をおこしている場合です。
野球肘は名前のごとく、野球によるスローイング動作、特に成長期の投手に多く発生する投げすぎにておきます。3つの型に分類されます。
①内側型
内側型は肘の内側部が投球動作時に引っ張られて、回内筋群や内側側副靱帯、尺骨神経がストレッチされ、微細損傷が発生します。重症例では上腕骨内側上顆〈じょうか〉骨が牽引力によって剥離骨折を起こします。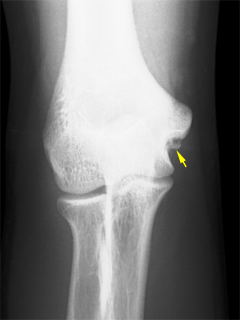
またプロ選手などで手術をしているのはトミ-ジョンズ手術といって、内側の靭帯が切れたり伸びたりして機能不全になった場合、一方のの手から腱を取り出して移植する手術です。
症状
内側型では明らかな肘内側の骨の出ているところの疼痛、圧痛、腫張,投球時の肘痛、肘の可動域制限、時に小指側のしびれ感が出現します。
軽度のものとして内側上顆の障害が多く、この場合ほとんどが保存的に治癒する
局所の安静、すなわち投球を禁止する。10~12歳では二次骨核と骨端線に障害がみられるが、2~3カ月の投球禁止で痛みはなくなり、X線所見も改善がみられる。中学生で骨端線離解が疑われたら最低3カ月は禁止する。圧痛がなく、可動域が正常に戻ったら軽いキャッチボールから始めて、痛みが再発しなければ徐々に復帰させる。
②外側型
外側型は逆に肘の外側の骨が出ているところ(上腕骨小頭や橈骨頭)に圧迫力が加わり、骨の血行障害が生じて疼痛から始まり徐々に腫れがひどくなり、運動障害を生じ、最悪の場合は、骨の壊死を起こして骨が剥離して骨折を起こすことや、将来回復不能の状態になることがありますので特に注意が必要です。骨の壊死、欠損、遊離体などの離断性骨軟骨炎が発生します。
外側型野球ひじの場合は初期ではレントゲンに映りません。この場合にはエコ-による検査が必要になります。
(赤丸がエコ-で軟骨障害を起こしたところです。右側と比較してください)
症状
はじめは投球時の肘の親指側の骨が出ているところの疼痛より始まり徐々に痛みが増強、腫脹や安静時も疼痛が始まりひいては肘の運動制限が起こってきます。
③後方型
後方型は減速期(follow-through)に肘伸展位で、尺骨肘頭に牽引力が加わり(肘の後ろのでっぱりの部分が)剥離や疲労骨折などの変化をきたします。
それぞれ徐々に発症する場合が多く、慢性化しやすいため肘の疼痛が出現したら注意を要します。
好発スポーツ
野球、テニス、など、オーバーヘッドスローのスポーツなど、好発スポーツとして挙げられます。
スポーツレベル
中学校レベル以上に多く、その大半が投手です。時に捕手にも起こりますが、野手には多くありません。
好発年齢
10〜16歳の男子に多く発症し、好発部位は先に述べた通り、投球肘の内側、外側、後方です。
診断
上記症状のうえに進行した場合レントゲンでの骨変化を調べます。エコ-やMRIも有用です。
内側型では上腕骨内側上顆の骨肥厚、骨端線離開、回内筋部への骨遊離像
外側型では上腕骨小頭の骨吸収像、欠損、橈骨頭の骨変形、遊離骨片
後方型では尺骨肘頭の亀裂骨折、疲労骨折像を認めます。
治療方法
主原因であるオーバースローのピッチング動作の休止を徹底します。また、投球前のウオ-ミングアップ、投球後のアイシングも必要です。骨変化が認められる場合は、3ヵ月以上のスローイング動作の休止が必要です。
遊離骨片によって肘がロッキングしている場合は、骨片摘出手術が必要となります。
先ほど述べたトミ-ジョンズ手術は内側の靭帯の損傷の場合ですが、最近は高校生でも手術している例が増えているとのことです。
発症初期に投球動作を休止しないと骨変化をきたし、結果的に数ヵ月から数年の投球禁止を余儀なくされます。
ただしバッティングは可能な場合があり、ポジション変更の検討を要します。成長期のため、骨端線を損傷する重症例では外反(外側型)、内反肘(内側型)変形をきたします。
野球肘は、成長期の投手に多発するスポーツ障害です。使いすぎ(投げすぎ)が原因で起こるため、予防が可能です。予防対策は、身体的特徴を調べる整形外科的メディカルチェックと日常のコンディショニングが柱となります。
整形外科的スクリ-ニング
選手の身体状況を把握するために、指導者が現場で実施してもらいたいチェック項目です。メディカルチェックを実施することで、障害を早期発見することが可能となり、問題のある選手はただちに整形外科に受診させる必要があります。
最近は学校の健康診断で運動器の検診が行われるようになりました。異常が見られる生徒は学校より整形外科への受診が勧められる流れとなっています。
-
既往歴の調査
過去の傷害について調査します。その際、ドクターの診断の有無、痛みの部位、発症の経過などについても併せて調査します。既往のある選手は、特に日常のコンディショニングが大切となります。 - 圧痛のチェック
- 肘関節内側・外側・後方に圧痛が認められる場合は、障害が疑われます。野球肘は、外側の圧痛は重症の可能性ありです。そのときはただちに整形外科を受診させましょう。
-
関節可動域のチェック
伸展と屈曲動作をチェックします。また、手関節屈筋群の牽引ストレスが内側痛の、伸筋群の牽引ストレスが外側痛の原因となるため、手関節屈曲と手関節伸展の可動域制限もチェックしましょう。手関節の可動域は90度くらいあれば問題ないでしょう。 」
日常の予防法
ストレッチング
練習前後のストレッチングはとても大切です。肩や肘のストレッチングは必ず行いましょう。また、ピッチングは全身運動なので、股関節や体幹の柔軟性も必要です。肘関節に限れば、前腕屈筋群、伸筋群のストレッチングがポイントになります。
アイシング
ピッチング後のアイシングも有効です。ただしたくさん投げてもアイシングをしたらよいというわけではありません。
投球制限のルールづくり
骨が柔らかい成長期では、投げすぎないことが最も効果的な予防法です。しかし、「これ以上投げると障害を起こす」、「これ以下であれば安全」という明確な基準はありません。
参考までに臨床スポーツ医学会は2005年に小学生一日50球、週200球。中学生一日70球、週350球。高校生一日100球、週500球と提言しました。
日本中学硬式野球協議会は2013年、投球障害から子どもを守るための統一指針を作成。
試合での投球回数を「1日7回(イニング)以内」「連続する2日間で10回以内」とし、練習での全力投球も「1日70球以内」「週に350球以内」などと定めています。指針では、指導者に対して、投手や捕手の複数養成、選手のフォームの変化への気配り、故障歴の把握などを義務化しています。
練習時間は1時間30分以内/1日、3日(隔日)/1週に抑えるようにするという提言もあります。
子どもの成長に応じて投球数を含めて運動質量を考える必要があります。
他の原因の一つとして間違った投げ方があります。コックアップの構え、スナップの親指の位置等をチ
ェックして正しい投げ方を指導することが治療の目的となる。野球肘と診断がついたら、従来の投げ方での練習を2~4週間禁止するが、真下に投げる練習は許可する。回旋筋群の強化運動をおこなう等の治療をおこなう。
野球肘のスポーツ復帰にあたっては慎重を要します。本格的投球練習は骨端線が閉鎖する高校生ぐらいから始める方が望ましいという提言もあります。
腰痛や肩こりに対する筋膜リリ-スについて

肩こりや腰痛は多くの現在人が持っている共通の悩みです。
最近の研究によると筋肉のこりや痛みは筋肉そのものにあるのではなく、その周囲を包む筋膜という袋にあるということが分かってきました。
筋膜は筋肉どうしを隔てる壁になっているだけでなく、全身の体型を維持するようなボデイス-ツのような役割をしています。
最近の研究で筋繊維自体に痛みを感じるのではなく、痛みを感じる場所は、筋膜にあるということが分かってきました。筋肉が損傷を受けるとその周囲の筋膜は固くなり肥厚してきます。その場所は筋膜が厚くなってこれを外から押すとひどく痛い圧痛点があり、ほかの場所にも放散痛を起こします。この場所をトリガ-ポイントといいます
小林整形外科 宇部市 ホ-ムペ-ジ
上の超音波エコ-でやや上部の白く線上になっているところが筋膜です。
この筋膜の凝り固まったところを薬液で直接リリースする(はがす)ことが出来ます
エコ-を見ながら筋膜に針先を侵入させ、筋膜の重積している中にに局所麻酔剤や生食を入れて筋膜はがしをするわけです。
この患者さんも筋膜はがしを行いましたが痛みや凝りはすぐに軽減しています。
慢性のめまいや頭痛が一緒に取れて喜んでいる患者さんもおられます。
肩こりや腰痛で気になっている方はご相談ください
小林整形外科 宇部市 ホ-ムペ-ジ
ご注意
〇尚当ホ-ムペ-ジでの記事を勝手に引用されても、それに関して発生する問題については一切関与しませんのでご了承お願いします。 当ホームページはリンク してもかまいませんが
、常識を外れた引用や、司法・係争関係での使用は禁止させていただきます。
当ホームページ内の記事は、自己責任において御利用してください。
〇また 当院では他の非医療機関への紹介・併診はしておりません。
〇生保・損保業界の皆様へ
通院日数、病名など各種問い合わせは、患者さんの同意書・宛先を記入した返信用封筒と切手を同封の上、書面にてお願いします。
書類作成という役務の提供に際し、文書料が発生します。
小林整形外科 宇部市 ホ-ムペ-ジ
☆注射をするとき痛くないようにする方法
誰でも注射をすることは好きではありません。
しかし注射のほうが飲み薬より効果がよいとか、注射の代わりになる方法ないとかいう場合は注射をせざるを得ません。
膝関節にヒアルロン酸を注射するのに、飲むヒアルロン酸があるからよいと思う人があるでしょうが、それは間違いです。飲むヒアルロン酸は胃酸で分解を受けますので関節に直接届くことはありません。またヒアルロン酸は高分子でないと効果はありませんが、これを直接関節に届けるのは
注射しかありません。
抗生物質も飲み薬より点滴のほうが効果が強いといえます。またインフルエンザなどの予防も注射しか方法がありません。
すなわち人間は注射を打たずに済ますことは非常に困難です。それでは注射を痛くなくするのにはどのような方法があるかをここに挙げてみたいと思います。参考にしてください。
1、針の刺入と抜去の速さ
針は素早く入れ、素早く抜くと痛みが減るといわれています。
2、細い針を使う
注射をするのにもちろん小さい針が痛くないのは当然のことです。
当院ではできる限り小さい針を使うようにしています。
3、注射するところを圧迫する、注射するところをつねる
注射をする部位を針を刺す数秒前からかなり強く圧迫しておき、手を放した瞬間に消毒して注射する と、痛みをあまり感じなくて済むといわれます。
また注射する前に皮膚をつねっておくと痛覚が麻痺を起こします。この方法も痛みをあまり感じなくなります。
4、注射する場所を工夫する。
例えば膝関節の場合,膝の外方より刺入するほうが、内側より痛みが小さいようです。さらに膝の膝蓋骨の
下方より刺入すると、ますます痛みは感じにくいようです。
当院では注射場所を工夫したり、刺し方を変えてみたりしてなるべく痛くないようにしています。
5、注射を打つ前に麻酔薬入りの張り薬を貼る。その後30分ぐらいしたら痛みを感じにくくなります。
また挫滅創はいきなり消毒をすると痛いので、キシロカインゼリ-を塗布して処置を行うようにしています。
小林整形外科 宇部市 ホ-ムペ-ジ
